Murupolku
Navigointivalikko
Tartuntataudit
Toimintaoheet päivähoitoon ja kouluille tavallisimpien tarttuvien tautien leviämisen estämiseksi
9.5.2023 OmaHämeen tartuntatautilääkärit
| Tauti | Tartunta-aika | Ehkäisy | Poissaolo |
| Hengitysteiden infektiot (nuha, yskä, kuume) | 1 vrk ennen oireita ja 3-5 vrk oireiden alkamisesta. |
Hyvä käsihygienia ja yskimistekniikka. |
Yleisvoinnin salliessa hoitoon/kouluun. Ei kuumeisena. |
|
Märkärupi
|
Kunnes rakkulat ovat kuivuneet.
|
Hyvä käsihygienia.
|
24 tuntia suun kautta otettavan, 48 tuntia paikallisen antibioottihoidon aloittamisesta (ilman lääkettä hoitoon/kouluun vasta, kun tauti on parantunut). |
|
Korvatulehdus
|
Yleisvoinnin salliessa hoitoon/kouluun. Ei kuumeisena. | ||
| Silmätulehdus | Hyvä käsihygienia. | Ei vaadi poissaoloa. | |
|
Tulirokko ja angiina (Streptokokki A-infektiot) |
2-5 vrk, tartuttavuus loppuu vuorokausi lääkityksen aloituksesta.
|
Hyvä käsihygienia.
|
24 tuntia lääkityksen aloituksesta, sen jälkeen yleisvoinnin salliessa hoitoon/kouluun. |
|
Hinkuyskä
|
Tartuttava voin 3 viikkoa oireiden alkamisesta.
|
Hinkuyskärokotus.
|
5 vrk hoidon aloittamisesta. Mikäli yskä kestänyt yli 3 viikkoa ei ole enää tartuttava. |
|
Vauvarokko
|
Tautia ei pystytä tehokkaasti ehkäisemään. | Yleisvoinnin salliessa hoitoon. Ei kuumeisena. | |
|
Vesirokko
|
Tartuttava noin vrk enenn oireita ja voin viikko rokon puhkeamisesta (kunnes rakkulat kuivuneet). | Vesirokko-rokotus. |
Hoitoon/kouluun voi mennä, kun iholla olevat rakkulat ovat kuivuneet. |
|
Parvorokko
|
Tartuttava noin viikko tartunnasta, taudin puhjetessa ei enää tartuttava. |
|
Yleisvoinnin salliessa hoitoon/kouluun. Ihottuman puhjetessa ei enää tartuttava. |
|
Enterorokko
|
Tartuttava jo ennen oireita.
|
Hyvä käsihygienia
|
Yleisvoinnin salliessa |
| Ontelo- ja muut syylät | Ei vaadi poissaoloa. |
||
|
Kihomato
|
Tartuttava, kunnes kihomadot
|
Hyvä käsihygienia. Kynnet pidetään
|
Ei vaadi poissaoloa. (Koko perheen hoito samanaikaisesti apteekista saatavilla valmisteilla). |
|
Syyhy |
Tartuttava, kunnes syyhypunkki on hävitetty. |
Hyvä käsihygienia. |
Permetriinivoidetta käytettäessä hoitoon tai kouluun voi tulla voiteen pois pesemisen jälkeen. Rikkivaseliinia käytettäessä hoitoon tai kouluun voi tulla, kun kolmen vuorokauden hoito on toteutettu loppuun. Ivermektiinitabletteja käytettäessä hoitoon tai kouluun voi tulla 12 tunnin kuluttua tabletin ottamisesta. Altistuneen, mutta oireettoman lapsen ei tarvitse olla poissa varhaiskasvatuksesta tai koulusta. |
|
Päätäi
|
24 h hoidon päättymisestä.Tartuttava niin kauan, kun täitä ja
|
Hoitoon/kouluun voi mennä, kun ensimmäinen hoitokerta on toteutettu. (Koko perheen hoito samanaikaisesti apteekista saatavilla valmisteilla). |
|
|
Ripuli ja oksentelu
|
Tartuttava.
|
Hyvä käsihygienia.
|
Hoitoon/kouluun voi mennä, kun oireet loppuvat ja lapsi on ollut kahden vuorokauden ajan oireeton. |
|
Covid-19
|
Tartuttava 48h ennen oireita.
|
Hyvä käsihygienia ja yskimistekniikka.
|
Hoitoon/kouluun voi palata, kun lapsen oireet ovat selkeästi väistymässä. (lapsella ei ole kuumetta ja muut oireet ovat selkeästi väistymässä). Lievä yskä voi kestää pidempään eikä se tarkoita, että lapsi olisi tartuttava. |
Toimintaohje päivähoitoon ja kouluille (tulostettava ohje, pdf)
Vatsatautiepidemia - ohje vuodeosastoille
Kalikiviruksiin kuuluvat norovirukset ovat tavallisia vatsatautiepidemioiden aiheuttajia erityisesti talviaikaan. Norovirus tarttuu kosketustartuntana eritteiden välityksellä ja aerosolina oksennuksesta hengitysilmaan tai limakalvoille. Infektion syntyyn riittää hyvin pieni määrä
10–100 viruspartikkelia ja tauti tarttuu siksi erittäin helposti henkilöstä toiseen.
Taudin itämisaika on lyhyt 12–48 tuntia. Taudin alku on yleensä äkillinen. Oireina esiintyy oksentelua, pahoinvointia, vatsakipuja ja useimmilla myös ripulia. Oireiden kesto on yleensä 12–60 tuntia. Tarttuvuus on suurimmillaan oireiden aikana. Viruseritys ulosteeseen jatkuu pitkään, joten toipilaat ovat tartuttavia eritteidensä välityksellä (esim. WC, kosketuspinnat) vähintään viikon ajan, lapset ja immuunipuutteiset pidempäänkin.
Norovirusepidemia osastolla
Torjuntatoimenpiteet aloitetaan heti epidemiaepäilyn herättyä. Hygieniayhdyshenkilö tai muu vuoron vastaavan hoitajan määräämä henkilö kirjaa listalle erikseen (vuode/paikka/huone ja pvm) sairastuneet (oireilevat) ja altistuneet (samassa huoneessa olevat potilaat, oireisen kanssa samaa WC:tä käyttäneet). Infektiolääkärille ja/tai hygieniahoitajalle ilmoitetaan tilanteesta ensimmäisenä arkipäivänä.
Kohortointi
Aloitetaan välittömästi sairastuneiden ja altistuneiden eristäminen terveistä. Sairastuneille osoitetaan oma (tai muiden vatsatautioireisten kanssa yhteinen) WC hoitojakson loppuun asti tai kahden viikon ajaksi oireiden alusta. Kosketusvarotoimia jatketaan vähintään 48 h oireiden päättymisestä eli potilaita ohjataan pysymään tämän ajan omissa huoneissaan. Lähihoidossa noudatetaan kosketusvarotoimia. Potilassiirrot epidemiaosastolta muille osastoille tulisi minimoida. Vastaanottavaa osastoa tulee informoida, jos potilas on sairastanut vatsataudin kahden viikon sisällä. Osastolla vierailevaa henkilökuntaa (laboratorio, fysioterapia, rtg jne.) tulee informoida epidemiatilanteesta.
Mikäli osasto on täynnä ja eristyksen järjestäminen tilanpuutteen vuoksi hankalaa, päivystysaikana asianomaisen alan takapäivystäjä ottaa kantaa siihen, minne päivystyksestä tulevia, ei-vatsaoireisia potilaita sijoitetaan ja sopii asiasta päivystysklinikan kanssa. Täydellinen kohortointi ei useinkaan ole käytännössä mahdollista.
Kohortin purkaminen
Vatsatautipotilaat pyritään kotiuttamaan niin pian kuin heidän kokonaisterveydentilansa sallii. Kohorttihuoneen tyhjennyttyä se siivotaan ohjeen mukaan, jonka jälkeen se otetaan normaalisti käyttöön. Mikäli huoneeseen jää altistuneita, vielä oireettomia potilaita, heitä seurataan 48 h itämässä olevan taudin varalta, ennen kuin huoneeseen otetaan muita potilaita.
Käsihygienian tehostaminen
Hyvä käsihygienia vähentää tehokkaasti norovirustartunnan leviämistä. Kädet pestään vedellä ja saippualla WC-käynnin jälkeen ja ennen ruokailua. Ennen ja jälkeen jokaisen potilaskontaktin kädet pestään huolellisesti ja desinfioidaan. Suojakäsineitä ja suojatakkia/-esiliinaa käytetään lähihoidossa. Potilaita tulee ohjata käsihygienian toteutuksessa. Myös potilaille suositellaan käsien desinfektiota käsien pesun lisäksi.
Vierailujen rajoittaminen
Omaisia informoidaan epidemiasta ja ohjataan desinfioimaan kädet ennen ja jälkeen osastolla vierailun. Vierailut on syytä rajoittaa mahdollisimman vähiin ja välttää erityisesti lasten vierailua epidemiaosastolla.
Siivouksen tehostaminen
Ympäristön kosketuspintojen, kuten ovenkahvojen, hanojen, suihkutuolien jne. desinfektiota tehostetaan. Koko eristyshuoneen siivoukseen, mukaan lukien WC- ja pesutilat, käytetään Erisan Oxy+ 2%. Suihkupaarit ja – tuolit puhdistetaan jokaisen potilaan jälkeen Erisan Oxy + 2% ja WC-korokkeet laitetaan päivittäin desinfioivaan pesukoneeseen. Eritetahroille käytetään Erisan Oxy+ 2%. Oksennuksen ja ripulin siivoamiseen käytetään kertakäyttökäsineitä ja kertakäyttöisiä siivousliinoja, kertakäyttöesiliinaa ja kirurgista suu-nenäsuojusta. Eritetahrat imeytetään siivousliinaan. Tämän jälkeen tahrakohta käsitellään Erisan Oxy+ 2%. Siivouksen jälkeen kädet pestään huolellisesti vedellä ja saippualla ja ne desinfioidaan.
Eristyshuoneen loppusiivouksen jälkeen huone desinfioidaan Nocosprayllä.
Noroepidemian aikana siivousta tehostetaan koko osastolla, myös toimistotiloissa, henkilökunnan taukotiloissa ja WC:ssä, muissa potilashuoneissa sekä suihku- ja WC-tiloissa.
Desinfioiva pesukone (Deko)
Erityisesti epidemian aikana on tarkistettava ja huolehdittava koneen moitteettomasta toiminnasta.
Laboratoriotutkimukset
Epidemian alussa tutkitaan F-NoroNhO (4940) n. viidestä tyypillisestä potilaasta. Myöhemmässä vaiheessa sairastuneista ei tarvita näytteitä. Hoitava lääkäri määrää tarvittaessa muut erotusdiagnostiset näytteet (23458 F -BaktNhO) ripulipotilailta, joilla oireiden syyksi epäillään muuta kuin virusinfektiota.
Sairastuneen henkilökunnan pidättäminen työstä
Mikäli sairastuu kesken työvuoron, tulisi sairaslomalle jäädä välittömästi tai mikäli se ei ole mahdollista (esim. yövuoro), minimoidaan lähikontaktit potilaisiin vuoron loppuun asti. Sairastunut henkilökunta pidätetään työstä oireiden ajaksi + kaksi oireetonta vuorokautta.
Tiedotus
TekstiruutuErityistoimenpiteisiin johtaneesta osastoepidemiasta informoidaan yhteistyötahoja, myös tilanteen normalisoitumisesta. Se on nopeimmin toteutettavissa sähköpostitse tartuntataudeista vastaavien lääkärien ja hoitajien kautta.
Vatsatautiepidemia - ohje vuodeosastolle (tulostettava ohje, pdf)
Verialtistusten arviointi
Työperäisen veritartuntavaaran muodostavat hepatiitti B ja C virukset (HBV ja HCV) sekä
HI-virus. Tartunnan voi saada verisen terävän esineen pistosta tai jos virusta sisältävää verta joutuu rikkinäiselle iholle, silmiin tai limakalvoille. Veren tai veristen eritteiden roiskuminen terveelle iholle ei aiheuta tartuntavaaraa eikä edellytä muita toimenpiteitä kuin ihon normaalin pesun. Neulanpistovahingoissa HBV-tartuntariski on 25 %, jos veri on HBeAg-positiivista, mutta 5 %, jos se on HBsAg+ ja HBeAg-. Keskimääräinen tartuntariski ihon läpäisevissä altistuksissa hepatiitti C-viruksella on n. 1-3 % ja HIV:lla 0,3 %, limakalvoaltistuksissa tuntuvasti vähäisempi. Altistuksen jälkeen annettavalla suojauksella hepatiitti B-tartunta voidaan ehkäistä lähes 100 %:sti ja HIV-tartuntariskiä vähentää n. 80 %.
Altistuneen välittömät toimenpiteet
Irralliset veriset esineet korjataan särmäisjätteisiin tapaturman uusiutumisen ehkäisemiseksi. Ihohaava ja roiskeet iholle, nenän ja suun limakalvoille tai silmiin huuhdotaan runsaalla juoksevalla vedellä pitkään (vähintään 5 min) ja heti sen jälkeen ihohaavalle laitetaan 80% alkoholihaude (A12T Dilutus 80 %) kahdeksi minuutiksi. Haavaa ei saa puristaa. Altistuskohtien annetaan vuotaa vapaasti verta.
Arvio muista toimenpiteistä on tehtävä päivystysluontoisesti. Virka-aikaan otetaan yhteys työterveyshuoltoon puh. 030 6000 ja päivystysaikaan sisätautipäivystäjään puh. 03 629 2002. Mikäli kyseessä on varma HBsAg-positiivinen tai HIV-positiivinen verialtistus tai em. virusten kantajuutta perustellusti epäillään (esim. aktiivinen iv-huumeiden käyttäjä), otetaan yhteys suoraan sisätautipäivystäjään, jonka tulee kirjata altistustiedot ja aloitetut suojaustoimenpiteet työntekijän sairauskertomukseen (ei kuitenkaan veren lähteen henkilötietoja) ja lähettää kopio tiedoksi työterveyshuoltoon.
Jos veren lähteestä ei ole tuoreita HBsAg-(1605), HCVAgAb-(23392) (tai HCVNh 1721, jos
C-hepatiitti hoidettu) ja HIVAgAb (4814)-tuloksia käytettävissä, otetaan hänestä heti verinäyte, josta edellä mainitut tutkitaan erikseen tai pakettina 23363 S-VeriLäh. Näytteiden ottamiseen tulee pyytää asianomaiselta lupa. Tämän voi parhaiten tehdä hoitava tai päivystävä lääkäri tai sairaanhoitaja. Pyynnöt tekee
(ja tarvittaessa sopii kiireellisyydestä) ja näytteiden kustannuksista vastaa potilasta hoitava yksikkö.
23363 S-VeriLäh voidaan tarvittaessa pyytää kiireellisenä. Näissä tapauksissa on sovittava puhelimitse Fimlabin KHKS:n laboratorion kanssa (virka-aikana 041 732 0870 tai päiv.aikana 041 732 0860) näytteen lähettämisestä sekä Fimlabin Tampereen laboratorion kanssa
(puh. 03-311 76539) tutkimisesta päivystyksenä, mikä tarkoittaa päivä- ja ilta-aikaan ma-la (joskus voi onnistua myös su). Lähetteeseen tulee kirjata puhelinnumero, johon mahdollinen positiivinen tulos voidaan soittaa.
Työterveyshuollon henkilöstöllä ei ole oikeutta saada veren lähteen henkilötietoja, joten hänestä otettujen tutkimustulosten selvittäminen potilasta hoitaneelta henkilöltä ja toimittaminen työterveyshuollon tietoon jää altistuneen vastuulle. Jotta tietosuojasäädöksiä ei rikottaisi, altistunut voi pyytää veren lähteen hoitavaa lääkäriä/hoitajaa
ilmoittamaan tiedot työterveyshuoltoon esim seuraavasti: ”Potilaan, jonka verelle hoitaja X on altistunut 1.1.1999 HBsAg oli positiivinen ja HIVAgAb ja HCVAb negatiiviset”. Mikäli veren lähde osoittautuu negatiiviseksi, voidaan työntekijän myöhemmistä seu-rantanäytteistä yleensä luopua.
Myös altistuneesta tutkitaan 23362 S-VeriAlt (sis S-HIVAgAb, S-HBsAg, S-HBsAb, S-HBcAb, HCVAgAb) eli ns. 0-näytteet. Ne voidaan yleensä ottaa seuraavana arkipäivänä työterveyshuollossa. Jos veren lähde todetaan kaikkien näytteiden osalta negatiiviseksi, niin 0-näytteitä ei tarvitse ottaa.
Veritapaturmasta tulee aina tehdä ilmoitus, sähköinen lomake avautuu suoraan HaiPro-ilmoituslomakkeelta. Ilmoitus tulee tehdä, vaikka verialtistus ei johtaisi työnte-kijän välittömiin suojaustoimenpiteisiin.
Päivystysaikana tapahtuneen veritapaturman jälkeen altistuneen tulee aina ottaa hen-kilökohtaisesti yhteyttä työterveyshuoltoon, jos B-hepatiittisuojaus on aloitettu ja infek-tiolääkäriin (03 629 3525) mikäli on aloitettu lääkehoito HIV-infektion ehkäisemiseksi.
Altistuneen immuuni- lääkeprofylaksi
Hepatiitti C-infektio
Veren lähde HCV-positiivinen
HCV-infektion estoon ei ole käytettävissä rokotetta, immunoglobuliinia tai lääkettä. Akuutin
C-hepatiitin hoitotulokset ovat kuitenkin hyvät. Tämän takia altistuneelta tutkitaan 2 ja 4 viikon kuluttua S-HCVNh (1721) työterveyshuollossa. Jos se todetaan positiiviseksi, niin altistunut ohjataan gastroenterologian pkl:lle lääkityksen aloittamiseksi. HCVAgAb tutkitaan 0-näytteen lisäksi 3 ja 6 kk kohdalla.
Veren lähteen tartuttavuudesta ei tietoa
Altistunutta seurataan laboratoriokokein työterveyshuollossa. HCVAgAb tutkitaan 0-näytteen lisäksi noin 3 ja 6 kk kohdalla.
Hepatiitti B-infektio
| Altistuneen rokotus- ja vasta-ainetilanne. |
Veren lähde HBsAg+ . | Veren lähteen HBsAg ei tiedossa. |
| Rokottamaton. | HBIg¹ ja HBV-rokote päivystyksessä HBV-rokotussarja² loppuun TTH. |
HBV-rokotussarja² TTH. |
| Rokotettu Suoja osoitettu³ . |
Ei toimenpiteitä. | Ei toimenpiteitä. |
|
Rokotettu
|
HBIg¹ ja 1 annos HBV-rokotetta päivys-tyksessä ja
|
S-HBsAb altistuneesta >10 KY/l ei toimenpiteitä <10 KY/l 1 annos HBV-rokotetta ja HBsAb 6-8 vkon kul TTH⁴. |
| Rokotettu Riittävän rokotesuojan puut-tuminen on osoitettu⁵ . |
HBIg¹ ja HBV-rokote päivystyksessä. Uuden HBV-rokotussarjan² loppuun saattaminen TTH:ssa. |
Uusi HBV-rokotussarja² TTH.
|
|
Rokotussarja kesken.
|
HBIg¹ ja HBV-rokote päivystyksessä HBV-rokotussarjan² loppuun saattaminen TTH:ssa. | HBV-rokotussarjan² loppuun saattaminen TTH:ssa. |
- HepBQuin® 500 KY eli 5 ml pakaralihakseen. Suositeltu aika on vuorokauden, mutta viimeistään vii-kon sisällä altistumisesta.
- Engerix® 20 µg eli 1 ml olkavarren lihakseen 0 kk, 1 kk ja 6 kk. S-HBsAb tutkitaan
6–8 viikon kuluttua 3. rokotuksesta. - S-HBsAb >10 KY/l tutkittuna 6–8 viikkoa 3. rokotuksesta.
- Jatka rokotussarjaa, jos S-HBsAb <10 KY/l tehosteannoksen jälkeen.
- S-HBsAb < 10 KY/l tutkittuna 6-8 viikkoa 3. rokotuksesta
Altistustilanteen jälkeen otetaan seurantanäytteet
• HBsAg 1605 3 ja 6 kk:n kuluttua tapaturmasta
• HBsAb 1608 6-8 vkoa viimeisestä rokoteannoksesta.
Kun vasta-aineiden on kerran todettu nousseen suojaavalle tasolle (>10 KY/l), on suoja
elinikäinen eikä tehosterokotuksia tai uusia vasta-ainetutkimuksia tarvita.
HIV-infektio
HIV-tartuntariskiä voidaan vähentää noin 80 % altistuksen jälkeen annettavalla antiret-roviraalisella lääkehoidolla. Hoito tulisi aloittaa mahdollisimman nopeasti, mieluiten kahden tunnin kuluessa altistuksesta, mutta siitä voi olla hyötyä vielä, jos altistuksesta on kulunut alle 72 h. Ehkäisevän lääkehoidon tarve tulee aina selvittää päivystysluonteisesti. Tilannearviota varten altistuneen tulee ottaa yhteyttä sisätauti-päivystäjään (03 629 2002). Lääkehoito on aiheellinen, kun tunnetun HIV-positiivisen henkilön verta on joutunut kudoksiin ihon läpäisevän vamman vuoksi tai kun verta tai muuta tartunnanvaarallista materiaalia on joutunut silmiin, limakalvoille tai rikkinäiselle iholle. Mikäli veren lähteen HIV-statuksesta ei ole tuoretta tietoa ja aktiivisen iv-huumeidenkäytön tai muun syyn vuoksi HIV:n kantajuutta voi perustellusti epäillä, pyritään hänet tutkimaan kiireellisenä.
HIV-altistustilanteen arviointi
Lääkityksen tarpeellisuutta arvioitaessa selvitetään altistuneelta ja kirjataan tarkoin vamman laatu (pisto / viilto, vamman syvyys, ontto vai umpinainen neula, pisto suojakäsineen läpi vai suoraan iholle; roiskeissa verimäärä) sekä huomioidaan potilaan HIV-infektion vaihe ja viremian aste.
- Merkittävänä altistuksena pidetään HIV-positiivisen veren, siemennesteen tai muun genitaalieritteen tai näkyvästi verisen eritteen joutumista limakalvoille, rikki-näiselle iholle tai ihon läpi.
- Virtsaa, hikeä, kyyneleitä, nenäeritteitä tai sylkeä ei pidetä tartunnanvaarallisina, ellei näkyvää verta ole mukana.
- Lääkityksen aloittamisen suhteen epäselvissä tilanteissa konsultoidaan infektiolää-käriä (03- 629 3525) tai TAYS:n infektiopäivystäjää.
- KHKS:n päivystysvarastossa pidetään sekä Emtricitabine/Tenofovir disoproxil että Tivicay®-tabletteja.
- Profylaksin aloituksen yhteydessä otetaan verinäyte, josta tutkitaan PVK+konediffi, ALAT, AFOS, S-Amyl, gamma-GT, krea, HBsAg, HCVAgAb ja HIVAgAb).
- Lääkitys aloitetaan heti päivystysalueella ja altistuneelle annetaan päivystysklini-kalta mukaan 4 viikon lääkkeet, jos verenlähde on tunnettu HIV-positiivinen.
- Jos veren lähteen HIV-status saadaan tutkittua lähivuorokausien aikana, niin altis-tuneelle annetaan vain 4-5 vrk:n lääkkeet ja hoito jatkuu vain, mikäli lähde varmis-tuu HIV-positiiviseksi.
- Hoito on altistuneelle maksuton. Päivystyskäynnin diagnoosina voi käyttää esim. Z20.6 (= HIV-tartunnan mahdollisuus). Kuukauden estolääkityksen hinta on n 600 €, mikä tulee huomioida käynnin hintaluokituksessa.
- Jos HIV-estolääkitys aloitetaan, niin aina lähete infektiopkl:lle.
Ei-ammatillisten altistustapahtumien arviosta
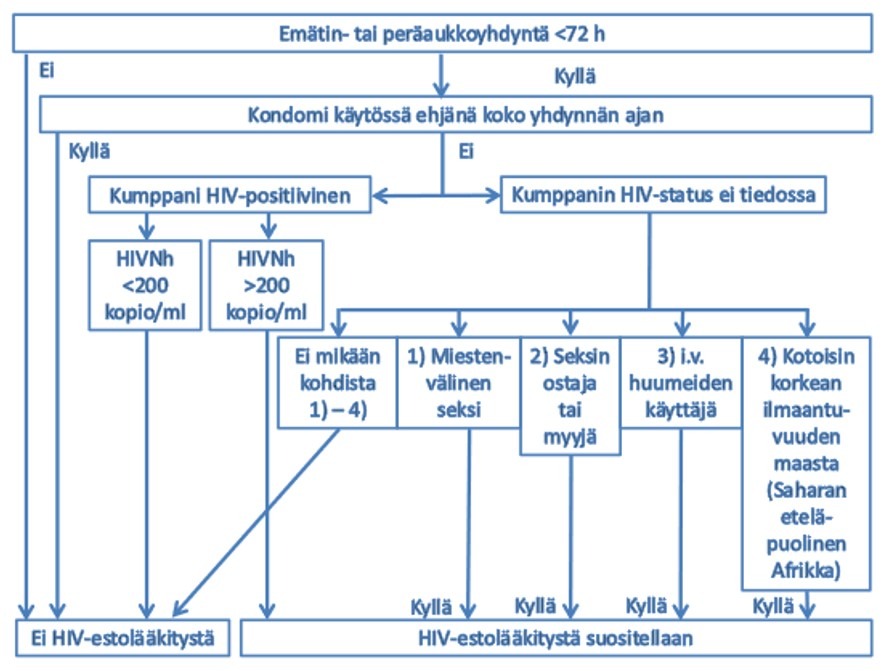
Puistossa tms. paikassa satunnaisen löydetyn neulan/ruiskun aiheuttaman pistotapaturman perusteella HIV-profylaksin aloitusta ei yleensä pidetä aiheellisena.
HIV-altistuksen estolääkitystä ei tarvita yhdynnän jälkeen, jos HIV-positiivisen HIV kopiomäärä < 200 kopiota/ml.
HIV-profylaksin toteuttaminen
Ennen hoidon aloitusta työntekijän/altistuneen tulee tietää seuraavat asiat:
- Käytetyt lääkkeet aiheuttavat usein lieviä sivuvaikutuksia, joista tavallisimpia ovat päänsärky, väsymys ja vatsavaivat. Osa terveydenhuollon työntekijöistä, joille profylaksi aloitetaan, keskeyttää sen sivuvaikutusten vuoksi.
- Ehkäisevän lääkehoidon toteutus on vaativaa. Jotta hoito olisi tehokasta, tulee lääkkeiden oton tapahtua täsmällisesti ohjeiden mukaan.
- Ehkäisevä lääkehoito vähentää tartunnan todennäköisyyttä ihon lävistävissä altistuksissa noin 80 %:lla.
| Altistus | Ehkäisevä lääkehoito | Toteutus |
|
Korkean riskin vamma
|
Suosittele.
|
TDF+FTC
|
|
Matalan riskin vamma
|
Suosittele.
|
TDF+FTC (Emtricitabine/Tenofovir disoproxil ®) ja dolutegraviiri (Tivicay®) |
| Veri tai muu tartuttava erite* rikkinäiselle iholle tai limakalvolle TAI kun veren lähdettä perustellusti epäillään HIV-positiiviseksi (ja voidaan testillä varmistaa/sulkea pois). |
Suosittele, infektiolääkäri voi tarkentaa riskinarviota myöhemmin. |
TDF+FTC (Emtricitabine/Tenofovir disoproxil ®) ja dolutegraviiri (Tivicay®) |
| Veri tai muu tartuttava erite terveelle iholle. | Ei aiheellinen. |
*luuydin, lapsivesi, perikardiumneste, nivelneste, selkäydinneste, kudosnäytteet, emätinerite, siemenneste, verellä kontaminoituneet näytteet.
TDF + FTC ( Emtricitabine/Tenofovir disoproxil ®) 1x1 ruoan kanssa
ja dolutegraviiri ( Tivicay® ) 1x1 ruoan kanssa tai tyhjään vatsaan.
Annokset, kun paino > 50kg ja krea normaali.
Myös raskaana oleva voi käyttää kyseisiä lääkkeitä.
Ilmoitus veritapaturmasta ja altistuneen jatkohoito
Jokaisesta verialtistuksesta tehdään sähköinen HaiPro-ilmoitus ja samalla veritapa-turmailmoitus.
Kaikkien tartuttavalle verelle altistuneiden terveydentilaa seurataan työterveyshuollossa
(tai opiskelijaterveydenhuollossa tai omalla terveysasemalla).
3kk ja 6kk kuluttua altistuksesta tutkitaan HBsAg, HCVAgAb ja tarvittaessa HIVAgAb, ellei veren lähdettä ole verikokeella osoitettu seronegatiiviseksi.
Perustietoa syyhystä
Aiheuttaja
Syyhyn aiheuttaa syyhypunkki, joka on 0.3–0.5 mm pitkä loinen. Syyhyä levittää hedelmöittynyt syyhypunkkinaaras, joka kaivaa ihon pintakerrokseen käytäviä, joihin se munii. Kutina ja näppylöinti johtuvat ihon herkistymisestä punkeille ja niiden eritteille. Syyhypunkki on ainoastaan ihmisen loinen, se ei siis voi levitä esim. lemmikistä ihmiseen. Syyhypunkin elinaika on 4–8 viikkoa. Ihmisen ulkopuolella aikuinen punkki voi elää noin 3 vrk ajan, viileissä olosuhteissa jopa viikon.
Oireet
Tyypillisin oire on kutina sormien välissä, ranteissa, vatsassa, pakaraseudussa, rinnassa ja sukupuolielimissä. Kutina on voimakasta etenkin öisin tai kuuman suihkun jälkeen. Oireet alkavat yleensä 3-6 vko kuluttua tartunnasta. Syyhypunkki voi jo sitä ennen siirtyä henkilöstä toiseen. Uusintatartunnassa oireet saattavat ilmetä jo 1-3 vuorokaudessa. Kaikille syyhy ei aiheuta kutinaa.
Muita oireita ovat ihottuma, raapimajäljet, näppylät, vesirakkulat ja 5 -10 mm:n mittaiset rihmamaiset punkin käytävät sekä raapimisen mahdollisesti aiheuttama tulehdus iholla. Käytävät löytyvät useimmiten sormiväleistä, ranteista tai kämmenistä, joskus vain jalkateristä tai vartalolta. Lapsilla käytäviä on usein kämmenissä ja jalkapohjissa. Etenkin pikkulapsilla ja vanhuksilla syyhy voi levitä myös päänahkaan. Koko ihon kattava karstasyyhy on harvinainen ja liittyy yleensä immunosupressioon.
Syyhyn voi diagnosoida tyypillisten oireiden ja syyhykäytävien löytymisen perusteella. Syyhypunkin voi nähdä käytävän päässä dermatoskoopilla tai voimakkaalla suurennuslasilla. Punkin voi kaivaa nuppineulalla mikroskopoitavaksi.
Tarttuminen
Tartunta edellyttää läheistä ihokontaktia tartunnan saaneen ihmisen kanssa (päiväkodeissa, kouluissa, perheen sisällä, laitoshoidossa tai seksikontaktissa) tai nukkumalla samassa sängyssä, harvemmin vaatteiden ja huonekalujen välityksellä. Vain poikkeustapauksissa syyhy leviää kätellessä tai muussa lyhytaikaisessa ihokontaktissa. Lapsi voi mennä päivähoitoon tai kouluun sitten, kun yksi hoitokerta on tehty loppuun.
Syyhyn hoito
Onnistuneen hoidon kulmakiviä ovat lääkehoito kahdesti 7-10 vrk välein, molemmilla kerroilla samanaikaisesti toteutettu asianmukainen siivous ja lähikontaktien hoito samalla tavalla. Jos joku hoidon osa-alue ei toteudu, on uusintainfektion riski suuri.
Potilaan tulee ilmoittaa kontakteilleen eli perheenjäsenille ja ystäville, koulun terveydenhoitajalle, päiväkotiin ja/tai hoitokotiin syyhystä, jotta oireiset osaavat hoitaa itsensä/hakeutua hoitoon. Näin tartuntaketjut saadaan katkaistua ja jatkotartunnat ehkäistyä.
Syyhyn lääkehoidossa käytetään permetriinivoidetta tai suun kautta otettavia ivermektiinitabletteja.Joskus voidaan käyttää rikkivaseliinivoidetta.
Perheenjäsenet, partnerit, ja muut lähikontaktissa olevat hoidetaan samanaikaisesti kahdesti 7-10 päivän välein, vaikka he olisivat oireettomia. Toinen voitelukerta tappaa punkin munista kehittyneet nuoruusmuodot, ennen kuin ne ehtivät kehittyä aikuisiksi, lisääntyviksi punkeiksi. Toinen hoitokerta on siis ääritärkeä.
Syyhyn lääkehoito
Permetriini-emulsiovoide (Nix®)
Permetriini-emulsiovoidetta (Nix®) saa apteekista ilman reseptiä. Nix-hoito sopii kaikille yli
2 kk ikäisille ja sitä voidaan käyttää myös raskauden imetyksen aikana. Joissakin tilanteissa
Nix-voidetta on käytetty myös alle 2 kk ikäisille vauvoille.
Nix®-hoito toistetaan 7-10 vuorokauden kuluttua. Myös perheenjäsenet ja lähikontaktit hoidetaan kahteen kertaan, vaikka he olisivat oireettomia. Kertakäsittely ei riitä. Toinen voitelukerta tappaa punkin munista kehittyneet nuoruusmuodot, ennen kuin ne ehtivät kehittyä aikuisiksi, lisääntyviksi punkeiksi.
Molempiin hoitokertoihin liitetään siivoussaneeraus. Tarttuvuus on ohi, kun yksi hoitokerta on tehty loppuun.
Iho pestään hyvin pesunesteellä ja viileällä vedellä ennen Nix-emulsiovoiteen levitystä. Ihon on oltava puhdas, kuiva ja viileä, kun hoito aloitetaan. Voidetta levitetään, mieluiten illalla, ohut kerros koko iholle. Vaikka pakkausselosteessa lukee leuasta alaspäin, levitetään voidetta myös hiuspohjaan ja korvalehtiin. Jos ihottumaa on myös kasvoissa, levitetään voidetta myös kasvoihin, ei kuitenkaan silmien ja suun ympärille. Kynnet leikataan ja voidetta on levitettävä erityisen huolellisesti kynsireunojen alle, sormien ja varpaiden väleihin, ranteisiin, kainaloihin, napaan sekä ulkoisiin sukupuolielimiin (ei limakalvoille). Yksi putkilo riittää yleensä aikuisen kertakäsittelyyn. Vaikutusaika on aikuisilla 8–15 tuntia ja pikkulapsilla 6–8 tuntia. Imeväisille lääkäri määrää käsittelyajan.
Hoidon lopuksi iho pestään vedellä ja saippualla. Jos käsien ja alapään pesu on välttämätöntä hoidon aikana, voidetta levitetään heti uudelleen näille alueille.
Kertahoidon annos eri ikäryhmissä;
- yli 12v: kokonainen voideputki (30g, suurikokoiselle max 2 voideputkea)
- 6-12 v: ½ voideputkea (15g)
- 2kk-5 v: ¼ voideputkea /7,5 g).
Ivermektiini 3 mg tabletit (Scatol®, Ivermectin medical valley®)
Ivermektiini on reseptilääke, jota voidaan käyttää syyhyn hoidossa yli 15 kg painoisille henkilöille. Annos on painosta riippuvainen. Ivermektiini-tabletit otetaan kaikki kerrallaan aterian yhteydessä, koska rasvaliukoisena lääkkeenä se imeytyy silloin paremmin verenkiertoon ja pääsee ihoon. Appelsiinimehun tai alkoholin nauttimista ivermektiini-hoidon aikana tulee välttää, ne heikentävät hoidon tehoa. Tabletit voidaan murskata. Uusintahoito viikon kuluttua ensimmäisestä hoidosta (hoidot siis päivinä 1 ja 8) on välttämätön. Toinen hoitokerta tappaa punkin munista kehittyneet nuoruusmuodot, ennen kuin ne ehtivät kehittyä aikuisiksi, lisääntyviksi punkeiksi. Molempiin hoitokertoihin liitetään siivoussaneeraus.
Raskaana olevia ja pikkulapsia (paino alle 15 kg) ei hoideta ivermektiinillä. Imetyksen aikana lääke on turvallinen.
| Paino | Annos |
| 15-24 kg | 1 tbl 3 mg |
| 25-35 kg | 2 tbl 3 mg |
| 36-50 kg | 3 tbl 3 mg |
| 51-65 kg | 4 tbl 3 mg |
| 66-79 kg | 5 tbl 3 mg |
| 80- yli kg | 6 tbl 3 mg |
(6-) 10 % rikkivaseliini –voide
Rikkivaseliini-voide on reseptilääke. Vauvoille käytetään 6% voideseosta, muille 10% voideseosta. Sopii käytettäväksi myös raskauden ja imetyksen aikana.
Rikkivaseliini levitetään puhtaalle ja kuivalle iholle kolmena peräkkäisenä iltana. Voide levitetään varpaankärjistä leuankärkeen, niskaan ja korvien seutuun. Voidetta levitetään myös hiuspohjaan ja kasvoihin (ei silmänympäryksiin), mikäli näillä alueilla on syyhyyn sopivaa oiretta tai löydöksiä, sekä aina alle kahden vuoden ikäisillä lapsilla ja vanhuksilla. Erityisen huolellisesti voidetta on levitettävä varpaiden- ja sormienväleihin, kynsireunuksiin, napaan, kainaloihin sekä nivusiin ja ulkoisiin sukuelimiin. Voide saa olla iholla (8–) 24 tuntia (mieluiten koko vuorokauden), sitten pestään pois ja iho kuivataan ennen uutta levitystä. Sopii käytettäväksi myös raskauden aikana ja alle 2 kuukauden ikäisille vauvoille. Perheenjäsenet ja lähikontaktit hoidetaan samalla tavoin kolmena peräkkäisenä iltana. Jos kädet pestään ennen kuin 24 tuntia on kulunut, ne on voideltava uudelleen. Hoito uusitaan viikon kuluttua. Rikki on vähän pahanhajuista, mutta muutoin ei ole estettä mennä töihin hoitokuurin aikana. Lapsi voi mennä päivähoitoon tai kouluun sitten, kun ensimmäinen hoito on tehty loppuun.
Voidetta voi tilata verkkoapteekin kautta Yliopiston apteekista (toimitusaika n 5 arkipäivää) tai oma apteekki voi tehdä tilauksen (toimitusaika noin 7 vrk). 100 g tuubi riittää aikuisen voiteluun kolmena peräkkäisenä päivänä, eli tarvitaan 200g/aikuinen. Hinta on tällä hetkellä
13 e /100g.
10 % rikkivaseliini syyhyn hoitoon (ex tempore): Sulfur ad usum externum 100 mg, Paraffin liq. 100 mg, Vaselin alb. ad 1 g, M.D 100g x 2.
Uusiutuneen syyhyn lääkehoito
Jos Nix-voiteella ei saada hoitotehoa, voidaan vaihtoehtoisesti käyttää rikkisekoitevoidetta. Jos
syyhy huolellisesti toteutetusta hoidosta huolimatta toistuvasti uusii, suositellaan tehostehoitoa, jolloin molemmilla hoitokerroilla otetaan sekä tabletti- että voide-hoito. Jos kuitenkin siivoussaneerauksessa tai lähikontaktien hoidossa on ollut puutteita, toteutetaan hoito normaaliin tapaan uudestaan. Harvinaiseen karstasyyhyyn on oma hoito-ohjeensa.
Jälkikutinan hoito
Iho-oireiden parantuminen ja jälkikutina voivat kestää jopa 3 - 4 viikkoa, eikä tätä pidä tulkita hoidon epäonnistumiseksi tai uusintainfektioksi. Syyhyihottumaa hoidetaan apteekista ilman reseptiä saatavalla voiteella, jossa on kortisonia ja antibakteerista ainetta (esim. Sibicort®). Hoidon voi aloittaa, kun iho on pesty ensimmäisen lääkehoidon jälkeen. Voidetta levitetään oireisille ihoalueille, tarvittaessa koko vartalolle, kahdesti päivässä niin kauan kuin ihottumaa on jäljellä, 1-3 viikon kuurina. Jos ihottuma on voimakasta, käytetään reseptillä saatavaa keskivahvaa kortisonivoidetta (esim. Duocort®). Kutinan hoitoon voidaan käyttää myös antihistamiinia.
Siivoussaneeraus kotona
Molemmilla hoitokerroilla toteutetaan siivoussaneeraus, joka toteutetaan lääkkeen vaikutusajan jälkeen, kun iho ja hiukset on pesty ja puhtaat vaatteet puettu. Siivouksen aikana käytetään muovisia suojakäsineitä.
Käytössä olleet vaatteet, pyyhkeet ja vuodevaatteet vaihdetaan hoidon jälkeen ja pestään. Konepesu 60 ºC:ssa hävittää syyhypunkit. Vaihtoehtoisesti vaatteet ym. voi laittaa pakastimeen tai talvella ulos pakkaseen (-20 C) yhdeksi vuorokaudeksi. Saunan kuumuus (yli 80 ºC) tappaa punkit kahdessa tunnissa (huom, palovaara!). Vesipesua kestämättömät vaatteet, jalkineet, pehmolelut, ym. poistetaan käytöstä suljettuun muovipussiin yhden viikon ajaksi. (Säilytä pussit lämpöisissä sisätiloissa. Viileässä punkit saattavat elää pidempään).
Patjat, sohvat, matot ja päällystetyt tuolit imuroidaan. Muista huomioida siivouksessa myös muut tekstiilipinnat, joihin on oltu pidempiaikaisesti kosketuksissa (esim. auton penkit, lastenvaunut ja turvaistuimet, hiirimatto, hiuslenkki (mikäli ne tulee laitettua ranteeseen) repun hihnat ja harrastusvälineet, esim. jääkiekkohanskat).
Lähteet:
Salava A. Syyhy (Scabies). Lääkärin käsikirja 2022.
Salavastru CM, Chosidow O, Boffa MJ, Janier M, Tiplica GS. European guideline for the management of scabies. J Eur Acad Dermatol Venereol. 2017 Aug;31(8):1248-1253.
Thomas C, Rehmus W, Chang AY. Treatment practices in the management of scabies in infants younger than two months. Pediatr Dermatol. 2021 Mar;38(2):431-435.
Levy M, Martin L, Bursztejn AC, Chiaverini C, Miquel J, Mahé E, Maruani A, Boralevi F; Groupe de Recherche de la Société Française de Dermatologie Pédiatrique. Ivermectin safety in infants and children under 15 kg treated for scabies: a multicentric observational study. Br J Dermatol. 2020 Apr;182(4):1003-1006.
Torjuntatoimet syyhyepidemioissa vuodeosastoilla ja asumisyksiköissä
A. Lääkärin toteama yksittäinen syyhytapaus
Sairastunut hoidetaan ivermektiinitableteilla tai permetriinivoiteella kahdesti yhden viikon välein.
Altistuneita määriteltäessä huomioi kuinka kauan asiakas on oireillut ennen diagnoosia. Liikkuuko itsenäisesti? Kuinka paljon apua tarvitsee päivittäistoimissaan? Altistuneet määrittelee diagnoosin tehnyt lääkäri tarvittaessa yhteistyössä sairastuneen ja
yksikön muut asukkaat tuntevan hoitajan kanssa.
Altistuneet hoidetaan ivermektiinitableteilla tai permetriinivoiteella samalla tavalla kuin syyhyyn sairastuneet, kahdesti yhden viikon välein. Altistuneeksi katsotaan yleensä:
- Huonetoverit.
- Sairastuneen kanssa oireiden aikana samassa taloudessa asuneet ja muut siihen verrannolliset lähikontaktit.
- Vierailijat, joilla on ollut useita pitkäkestoisia ihokontakteja syyhyihottumaalueelle.
- Työntekijät, joilla on ollut useita pitkäkestoisia ihokontakteja ilman suojaimia syyhyihottuma-alueelle. Työntekijöitä, joilla on ollut vain lyhyitä ja satunnaisia kontakteja, ei pidetä altistuneina.
Yksittäinen karstasyyhytapaus
- Diagnoosi varmistetaan ihotautilääkärin tutkimuksessa.
- Sairastunut hoidetaan ivermektiinitablettien ja permetriinivoiteen yhdistelmällä:
- Permetriinivoide päivittäin 7 vrk. Sen jälkeen kahdesti viikossa, kunnes ihottuma on parantunut JA
- Ivermektiinitabletit päivinä 1, 2, 8. Vaikeimmissa karstasyyhytapauksissa
myös päivänä 15 ja tarvittaessa päivinä 22 ja 29.
- Altistuneita voi olla laajasti sekä potilaiden tai asukkaiden että henkilökunnan joukossa. Altistuneiden määrittämisessä suositellaan käytettäväksi infektioiden torjuntaan perehtyneitä ammattilaisia.
- Altistuneet hoidetaan ivermektiinitableteilla tai permetriinivoiteella kahdesti 1 viikon välein.
Varotoimet ja huonesijoitus
Syyhyä sairastavat hoidetaan yhden hengen huoneessa kosketusvarotoimin. Kosketusvarotoimia noudatetaan tavallisessa syyhyssä 24 tuntia ensimmäisen hoitokerran päättymisestä eli 24 tuntia permetriinivoiteen pois pesemisestä tai 24 tuntia ivermektiinitablettien ottamisesta. Rikkivaseliinia käytettäessä kosketusvarotoimia jatketaan, kunnes kolmen peräkkäisen päivän hoito on toteutettu loppuun saakka.
Karstasyyhyssä kosketusvarotoimet jatkuvat, kunnes kaikki hoitokerrat on toteutettu ja hoito todettu tehonneeksi.
Tutkimus- ja hoitovälineet
Pesu ja desinfektio huuhteludesinfektiokoneessa. Vesipesua kestämättömien välineiden ja tekstiilien huolto;
- suljetaan tiiviisti muovipussiin kolmen vuorokauden ajaksi tai
- tuuletetaan kolme vuorokautta tai
- pakastetaan (-20) muovipussissa yhden vuorokauden ajan.
Ruokailu
Syyhyä sairastava ruokailee omassa huoneessaan kosketusvarotoimien ajan.
Siivous, vuode-, pyykki- ja jätehuolto
Ennen syyhyn hoitoa sairastuneen vaatteet, joita hän on käyttänyt viimeisen kolmen vuorokauden aikana sekä lakanat ja pyyhkeet laitetaan pyykkiin.
Syyhyn hoidon jälkeen sairastuneen vaatteet, peitto, tyyny, lakanat ja pyyhkeet pestään. Vuode pyyhitään huolellisesti, patjansuojus pestään ja vuode pedataan puhtaaksi. Vaatteiden ja vuoteen huolto tehdään permetriinivoiteen tai ivermektiinin vaikutusajan eli 8–15 tunnin jälkeen. Rikkivaseliinia käytettäessä vaatteiden ja vuoteen huolto tehdään kolmen peräkkäisen päivän hoidon päätyttyä.
Vierailijat
Vierailijoille opastetaan käsihygienia ja ohjataan istumaan vuoteen sijasta tuolille. Karstasyyhypotilaan luona vierailevat suojautuvat kuten hoitohenkilökunta.
Lisäohjeet asumispalveluyksiköille
Sohvat, matot ja päällystetyt tuolit imuroidaan. Sängyn patja imuroidaan, mikäli siinä ei ole pyyhittävää suojusta.
Vaatteiden käsittelyyn on useita vaihtoehtoja:
- Pestään vähintään 60 °C pesuohjelmalla.
- Viedään ulos tuulettumaan tai suljetaan muovisäkkiin kolmen vuorokauden ajaksi.Pakastetaan pakastimessa tai ulkona (-20 °C tai kylmempi) yhden vuorokauden ajan.
B. Lääkärin totema syyhyepidemia (kaksi tai useampi syyhytapaus samassa toimipisteessä)
Jos yksikössä todetaan syyhyn leviämistä eli tartunta todetaan vähintään kahdella henkilöllä (lääkärin tekemä varma diagnoosi), katsotaan että kyseessä on epidemia. Altistuneeksi katsottavien henkilöiden määrä on yleensä suurempi, jos todetaan myös henkilökuntatapauksia.
Ohjeita yksikön johtajalle / lähiesihenkilölle epidemian hallintaan
Muodosta epidemiaselvitystyöryhmä heti epidemiaa epäiltäessä:
- Potilaita/asukkaita hoitava lääkäri ja asukkaat tunteva hoitaja.
- Työntekijöitä hoitava työterveyslääkäri.
- (Alue)hygieniahoitaja / tartuntatautihoitaja.
Hoitohenkilökunnan esihenkilö selvittää oireilevan henkilökunnan määrän (myös vapailla olevat) ja kehottaa hakeutumaan tutkittavaksi mahdollisimman pikaisesti työterveyslääkäriin. Esihenkilön kannattaa olla työterveyteen yhteydessä ennen henkilökunnan ohjaamista sinne. Tutkimuksilla on kiire, sillä löydökset vaikuttavat isoon henkilömäärään kohdistuviin toimenpiteisiin.
Varmenna syyhydiagnoosit. Asukkaiden diagnoosit tekee asukkaita hoitava lääkäri, henkilökunnan diagnoosit työterveyslääkäri. He konsultoivat ihotautilääkäriä tarvittaessa.
Kartoita ja kirjaa epidemian laajuus:
- Kuinka monella asukkaalla tai potilaalla on oireita? Varmistettujen tapausten määrä?
- Kuinka monella työntekijällä on oireita? Varmistettujen tapausten määrä?
- Kuinka moni työntekijä, asukas, potilas, vierailija tai perheenjäsen on altistunut?
Estä uudet tartunnat.
Varmista, että hoito toteutetaan mahdollisimman samanaikaisesti ja että hoitopäivänä on riittävästi lääkkeitä, vaatteita, vuodevaatteita sekä henkilökuntaa. Informoi pesula, sairaalaapteekki, varasto (patjat, hoitotarvikkeet) ja työterveyshuolto. Monet asukkaat tarvitsevat kortisonivoiteita jälkikutinan hoitoon.
Järjestä tiedottaminen (henkilökunta, omaiset).
Asukkaita hoitava lääkäri tarkastaa asukkaiden hoitotuloksen 2-4 vk hoidosta ja työterveyshuolto henkilökunnan vastaavasti.
Lääkehoidon järjestäminen ja kustannukset osastoepidemiatilanteessa
Syyhyepidemian torjunnan kannalta on ratkaisevan tärkeää, että kaikki hoidettavat – niin asukkaat, työntekijät kuin heidän perheenjäsenensä saavat hoitonsa mahdollisimman samanaikaisesti (THL 2016). Lääketilaukset ja jakelu on siksi paras toteuttaa mahdollisimman keskitetysti. Tämän vuoksi Kanta-Hämeen HVA vastaa asumispalveluja tuottavan laitoksen asukkaiden (myös yksityisen palveluntuottajan kyseessä ollen) lääkehoidon kustannuksista.
HVA tai työnantajan vakuutusyhtiö vastaa henkilökunnan (myös yksityisen toimijan) lääkehoidon kustannuksista siinä tapauksessa, että työntekijällä todettu tartunta on todennäköisesti työperäinen tai työntekijän arvioidaan altistuneen työtehtävissään niin että lääkehoito katsotaan sen vuoksi aiheelliseksi. Mikäli työntekijän tartunta on arvioitu työperäiseksi ja työntekijän kanssa samassa taloudessa asuu henkilöitä, joille lääkehoito katsotaan tämän altistumisen perusteella aiheelliseksi, HVA vastaa myös
heidän lääkehoitonsa kustannuksista.Lääkkeet tilataan sairaala-apteekista siten, että asukkaiden lääkkeet tilataan omalla lomakkeellaan. Yksikkö voi tilata henkilökunnan lääkkeet toisella tilauksella ja toimittaa listan henkilökunnalle luovutetuista lääkkeistä työterveyshuoltoon annetun hoidon kirjaamista varten. Henkilökunnan lääkekulut voidaan laskuttaa työnantajan vakuutusyhtiöltä jälkikäteen kun työntekijällä on varmistettu
syyhy. Mikäli työntekijöiden kanssa samassa taloudessa asuville määrätään hoitoja, heidän lääkkeensä yksikkö tilaa erillisellä tilauksella ja luovutetuista lääkkeistä voidaan toimittaa tieto kotikunnan tartuntatautihoitajalle kirjaamista varten.
HVA ei kustanna sote-ammattilaisen tai hänen perheenjäsenensä syyhyhoitoja, mikäli ei ole tiedossa työperäistä kontaktia varmistettuun syyhytapaukseen eikä työntekijä ole työskennellyt yksikössä jossa on tunnistettu käynnissä oleva syyhyepidemia.
Kirjallisuutta:
THL 2016 Torjuntatoimet syyhyepidemioissa
Potilasohje KHKS iho- ja allergiapkl 2023 Perustietoa syyhystä
Torjuntatoimet syyhyepidemioissa vuodeosastoilla ja asumisyksiköissä (tulostettava ohje, pdf)
Sosiaali- ja terveydenhuollon laitoksissa riskityötä tekevien henkilöiden salmonellakantajuutta koskeva terveydentilan selvitys
Tartuntatautilain 56 § on 1.3.2017 lähtien täsmennetty. THL on ohjeistanut laboratoriotutkimusten käyttöä nykyisen tautitilanteen ja kustannusvaikuttavuuden vaatimusten mukaisesti. Salmonellan esiintyvyys monissa maissa on huomattavasti korkeampi kuin Suomessa, ja suurin osa Suomessa todettavista salmonellatartunnoista on saatu ulkomaanmatkan aikana. Oireettoman rutiininomaista laboratoriotutkimusta ulkomaanmatkan jälkeen ei pidetä enää aiheellisena huonon kustannusvaikuttavuuden vuoksi.
Ohje kokonaisuudessaan:
Toimenpideohje salmonellatapauksiin - THL
Mikä on riskityötä?
Riskityöllä tarkoitetaan työtehtäviä, joissa on suuri vaara levittää salmonellatartuntaa. Tartuntatautilain (1227/2016) ja -asetuksen (146/2017) mukaan työnantajan on vaadittava työntekijältä luotettava selvitys siitä ettei tällä ole salmonellatartuntaa kun henkilö työskentelee elintarvikelaissa (23/2006) tarkoitetussa elintarvikehuoneistossa tehtävässä, jossa käsitellään pakkaamattomia kuumentamattomina tarjoiltavia elintarvikkeita.
Salmonellaa kantava henkilö voi saastuttaa elintarvikkeen bakteerilla käsitellessään elintarviketta. Salmonella tuhoutuu kuitenkin helposti kuumentamalla. Sen vuoksi terveydentilan selvitys vaaditaan vain niiltä henkilöiltä, jotka käsittelevät sellaisia pakkaamattomia elintarvikkeita, joita ei kuumenneta ennen tarjoilua ja joiden välityksellä salmonellatartunta voisi levitä. Selvitys vaaditaan esimerkiksi henkilöltä, joka;
- valmistaa salaattia
- käsittelee helposti pilaantuvia leivoksia tai kakkuja (täytekakut, juustokakut)
- käsittelee pakkaamattomia elintarvikkeita niille tehdyn kuumennuskäsittelyn jälkeen (esim. pakkaamattomien pastöroitujen maitotuotteiden käsittely, pakkaamattomien lihavalmisteiden käsittely).
Selvitys vaaditaan myös harjoittelijoilta ja muilta vastaavilta henkilöiltä, jotka toimivat työpaikalla ilman palvelussuhdetta vähintään kuukauden. Selvitys vaaditaan ennen palvelussuhteen alkamista tai aina silloin, kun työssäolon aikana on perusteltu syy epäillä, että työntekijä voi olla sal-monellabakteerin kantaja (kuumeinen ripulitauti tai esim. perheenjäsenellä todettu salmonellatartunta).
Selvitystä ei kuitenkaan vaadita henkilöltä, joka käsittelee sellaisia pak-kaamattomia elintarvikkeita, joiden välityksellä salmonellatartunnan leviäminen on hyvin epätodennäköistä. Tällaisia ovat esimerkiksi keksit ja kuivakakut. Selvitystä ei myöskään vaadita valmisruokaa jakelevilta työntekijöiltä, kuten vanhainkotien ja palvelutalojen henkilökunnalta ja vastaavissa tehtävissä toimivilta työntekijöiltä.
Riskityöksi ei enää luokitella työtä vastasyntyneiden osastolla, ruoan valmistuksessa vastasyntyneille sairaalassa, esim. sairaaloiden äidinmaitokeskuksissa.
Katso esimerkit myös Ruokavirasto: Pakkaamattoman helposti pilaantuvan elintarvikkeen käsittely elintarvikehuoneistossa.
Pakkaamattoman ja helposti pilaantuvan elintarvikkeen käsittelytaulukko
Terveydentilan selvitys työsuhteen alussa
Terveydentilan selvityksellä työsuhteen alussa tarkoitetaan työterveyshuollon lääkärin tai terveydenhoitajan tekemää haastattelua. Haastattelun yhteydessä työntekijälle korostetaan elintarviketyön hyviä hygienia-käytäntöjä (oireisena ei olla töissä, työnantajalle ilmoitetaan elintarvikkeiden välityksellä mahdollisesti tarttuvasta taudista ja hyvän käsihygienian merkitystä työssä korostetaan ja siihen koulutetaan). Todistus terveydentilan selvityksestä on vapaamuotoinen (malli THL:n ohjeen liitteenä).
Laboratoriotutkimus tehdään, jos työntekijällä on parhaillaan tai hänellä on edeltävän kuukauden aikana ollut kuumeinen ripulitauti. Laboratorio-tutkimuksen tarve perustuu työntekijän omaan ilmoitukseen vatsatautioireista.
Laboratoriotutkimusta ei enää pyydetä oireettomilta työntekijöiltä matkan jälkeen.
Työntekijöiden terveydentilan selvitykset järjestää työnantaja osana työterveyshuoltoa. Opiskelijaterveydenhuolto järjestää terveystarkastukset niille opiskelijoille, jotka toimivat yllämainituissa tehtävissä ilman työsuhdetta. Työ- ja elinkeinotoimistojen tai yksityisten oppisopimusyritysten kautta työhön tulevien harjoittelijoiden terveystarkastukset tehdään
terveyskeskuksessa. Terveystarkastus on tutkittavalle maksuton, koska kyseessä on selvitys yleisvaarallisen tartuntataudin toteamiseksi (asia-kasmaksulain 5 §).
Vatsatautiin liittyvät selvitykset
Kuumeisen ripulitaudin aiheuttajan selvittämiseksi suositellaan ulostevilje-ly-tutkimusta
F -BaktNhO (23458) tai viljelyn ja PCR-tutkimuksen yhdis-telmää F-BaktVIP.
Jos henkilö on työkykyinen, hänelle järjestetään sellaisia työtehtäviä, joissa tartuntariski vältetään. Riskityöhön voi palata kahden oireettoman päivän jälkeen, jos ulosteen salmonellaviljely on negatiivinen.
Virusten aiheuttamat vatsataudit ovat nykyisin bakteeritauteja yleisempiä. Oireet väistyvät yleensä nopeammin eli12-72 tunnissa. Noroviruk-sen aiheuttama tauti leviää erityisen herkästi ja aiheuttaa kylmänä vuodenaikana mm. perhe- ja laitosepidemioita. Sairastuneilta ei yleensä avohoidossa ole aiheellista tutkia virusnäytteitä. Elintarvikkeita työssään käsittelevän (vaikka työtehtävä ei olisikaan määritelty ns. riskityöksi) tulee olla poissa työstä 2 vrk oireiden päättymisen jälkeen ja noudattaa sen jälkeenkin erityisen huolellista käsihygieniaa.
Toimenpideohje norovirustartuntojen ehkäisemiseksi
Kun riskityötä tekevällä on todettu salmonellatartunta
Kun riskityötä tekevällä on todettu salmonellatartunta, hänet pidätetään työtehtävistään tartuntataudeista vastaavan lääkärin tai päivystysaikaan terveyskeskuslääkärin toimesta. Ensisijaisesti hänelle järjestetään muita työtehtäviä, joissa tartuntariski vältetään. Jos tämä ei ole mahdollista, virkasuhteinen kunnan tartuntataudeista vastaava lääkäri voi tehdä päätöksen tautiin sairastuneen työstä pidättämisestä enintään kahden kuukauden ajaksi. Tarvittaessa hän voi jatkaa työstä pidättämistä enintään kuudella kuukaudella kerrallaan, jos edellytykset ovat edelleen olemas-sa. Erityisesti on korostettava, että mahdollisen mikrobilääkehoidon aikana ei saa tehdä riskityötä, koska salmonellan häviämistä suolistosta ei pystytä tuolloin kontrolloimaan.
Seurantanäytteet
Salmonellavapauden toteamiseksi riskityötä tekeviltä vaaditaan kolme peräkkäistä noin 2 vrk välein tai tätä harvemmin otettua ulostenäytettä joiden salmonellaviljelystä on saatu negatiivinen tulos. Seurantanäytteiden otto aloitetaan aikaisintaan viikon kuluttua salmonellapositiivisuuden toteamisesta tai viiden päivän kuluttua mikrobilääkehoidon loppumisesta. Näytteitä otetaan kerran viikossa, kunnes saadaan ensimmäinen negatiivinen näyte. Sen jälkeen näytteitä voidaan ottaa kahden päivän välein, kunnes saadaan kolme peräkkäistä negatiivista. Jos näytteet ovat posi-tiivisia vielä neljän viikon kuluttua tartunnan toteamisesta, harkitaan näytteenoton harventamista.
Janne Mikkola
infektioylilääkäri

